このページのポイント
- 膝関節の役割と構造:体重を支え「曲げる・伸ばす」動作を担う重要な関節であり、大腿骨・脛骨・膝蓋骨の3つの骨とクッション役の軟骨で構成されています 。
- 痛みの原因と代表的疾患:加齢による軟骨のすり減りが主な原因で、特に「変形性膝関節症」は潜在的な患者を含め国内に約3000万人いると推定される身近な疾患です 。
- 治療のステップと手術:まずは薬やリハビリなどの保存療法から始め、改善が難しい場合には自分の骨を残す「骨切り術」や、痛みを確実に取る「人工膝関節置換術」を検討します 。
- 予防と日常生活のケア:膝への負担を減らす「体重管理」と「太ももの筋力強化」が重要であり、違和感や痛みが長引く場合は早期に整形外科を受診することが推奨されます 。

聞き手 白井久美子さん
千葉県八千代市在住の72歳専業主婦。夫と暮らし、子世帯と二世帯住宅に住む。若いころは旅行やテニスが趣味のアクティブ派。今は膝の痛みで外出が減り、韓国ドラマやパン作りを楽しみつつ、ネットで情報収集をしながら治療法を探している。
(※本稿に登場する白井久美子さんは架空の人物です)
膝関節とは
膝関節は大腿骨(だいたいこつ)・脛骨(けいこつ)・膝蓋骨(しつがいこつ)から成る大きな蝶番関節(ちょうつがいかんせつ)で、体重を支えつつ歩行や階段動作を可能にします。
股関節の球関節に比べ自由度は低いものの、曲げ伸ばしを中心に安定した動きを担う重要な役割を持っています。
膝関節ってどんな関節?
膝関節とは、どのような仕組みになっているのですか?
膝関節は、人間の体の中でも特に大きく、複雑な仕組みを持っている関節です。
大腿骨(太腿の骨)と脛骨(脛の骨)、そしていわゆる「膝のお皿」である膝蓋骨によって構成されています。
どんな役割を担っているのですか?
大きな役割は、体重を支えながら歩行や走行、階段の上り下りなど、多彩な動作を可能にすることです。
同じく脚の関節には股関節がありますが、膝関節と股関節ではまったく構造が違うんですよ。
どう違うのですか?
簡単にいえば、股関節は球関節、膝関節は蝶番関節です。球関節とは関節の頭がボール状になっていて、それが受け皿であるくぼみにすっぽり収まっているもののこと。
くぼみの中をボールが自由に滑ることで曲げる、伸ばすなど自由な動きが可能になっています。
一方蝶番関節は、ドアの蝶番のように一方向にしか動くことができません。
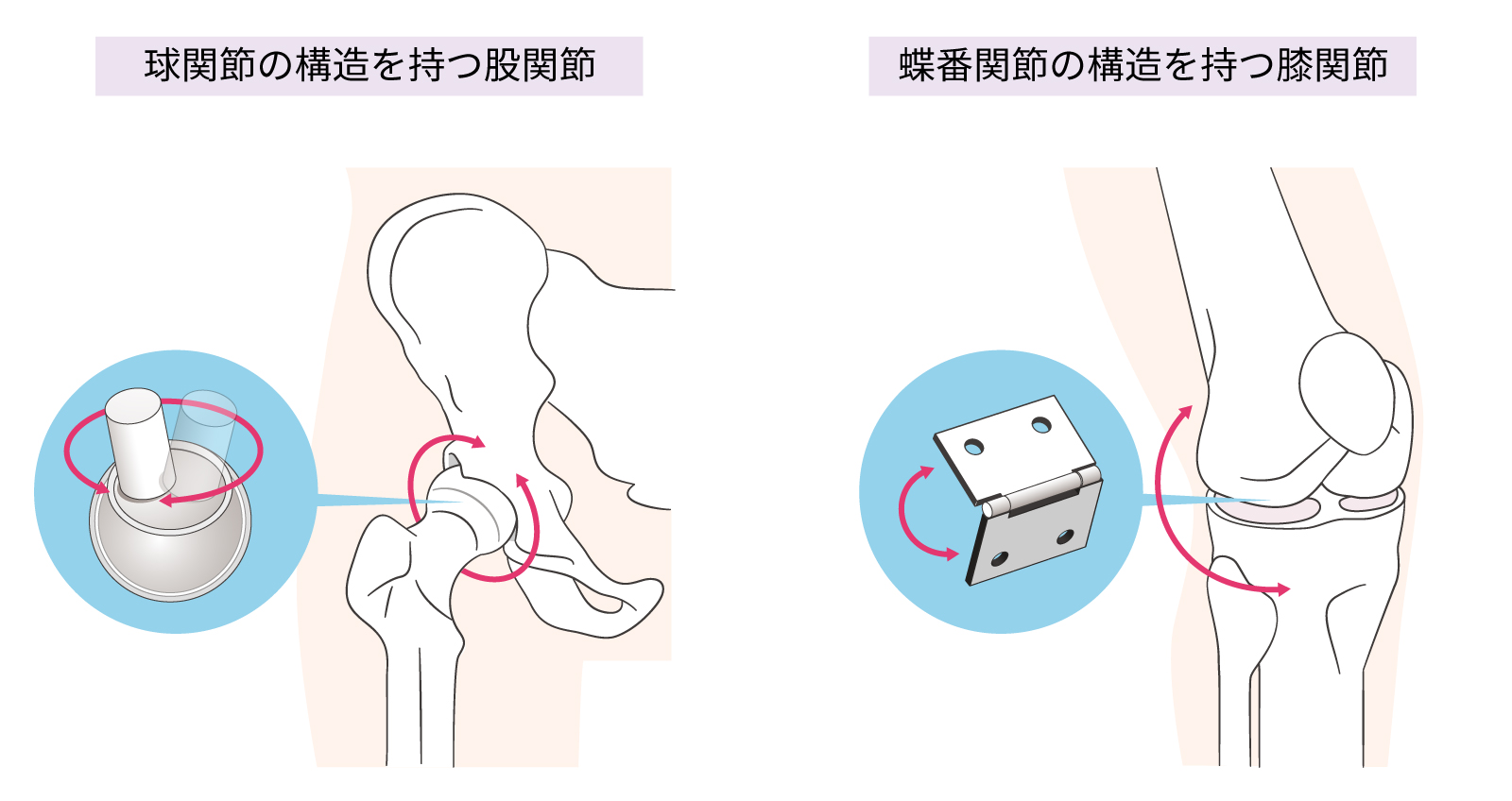

それでは、股関節の方が自由度が高い、ということですね。
はい、そうです。股関節に比べると膝関節の自由度は若干少なく、主に、曲げる、伸ばすといった動作が中心になります。

膝関節とは人体の中でも大きな関節で歩行や立ち座りなどの日常生活に不可欠な役割を担っています。障害されると生活の質が大きく低下します。
膝関節が痛むのはなぜ
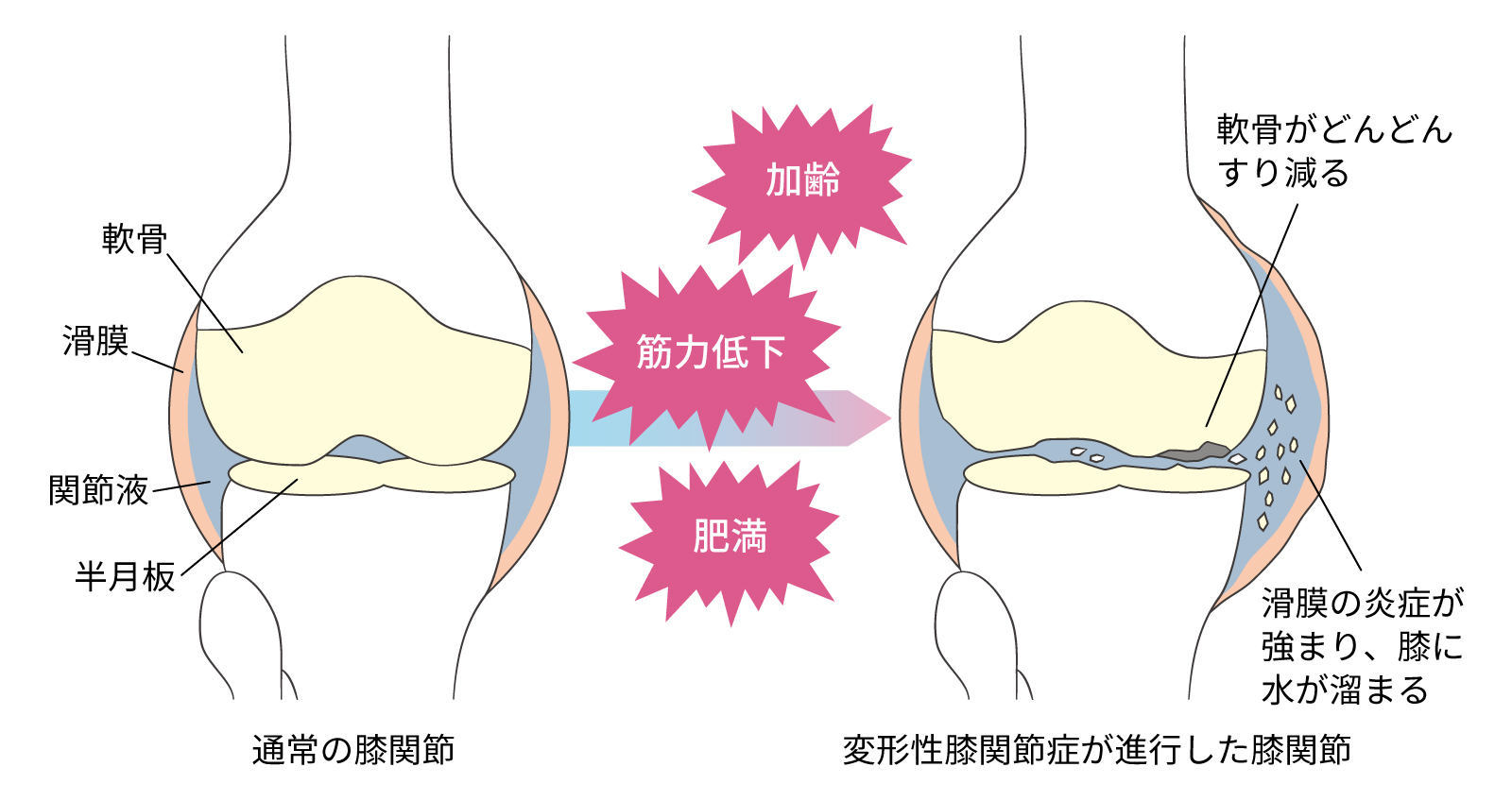
膝は体重を支えるため常に大きな負担を受け、加齢に伴う軟骨のすり減りが痛みや炎症の原因となります。
軟骨は水分やコラーゲンでできており、いわゆる“クッション”の働きを担っていますが、劣化すると骨が直接こすれ合い、変形や動きにくさにつながります。
さらに筋力低下や肥満、歩き方の癖、スポーツの負荷なども膝関節の変形の要因になります。
膝のトラブルが多い原因とは?
膝に悩みを抱えている人はとても多いと思います。なぜ、膝のトラブルが多いのでしょうか?
膝は体重を支えながら動きを担うため、軟骨や靭帯に大きな負担がかかります。
特に問題となるのは加齢による軟骨のすり減りです。これが痛みの原因になっていることが少なくありません。
軟骨がすり減るとどうなるのですか?
膝の軟骨がすり減ると、骨同士が直接こすれ合うようになり、強い痛みや炎症を引き起こします。
初期には階段の上り下りや立ち上がりで違和感やこわばりを感じますが、進行すると関節が変形したり動かしにくくなったりし、歩行や日常生活に支障をきたすようになります。
軟骨のすり減りのほか、膝が痛くなる原因はありますか?
そのほかには筋力低下、姿勢や歩き方の癖、肥満、スポーツによる負荷などが重なることで痛みや変形が生じることがあります。
また、外傷や筋肉痛なども痛みの原因になります。
膝を曲げるときなど、ポキッと音が鳴ることがあるのですがなぜですか?
多くの場合、それは関節内の気泡が弾ける音や、靭帯や腱が骨に引っかかって外れるときの音です。痛みや腫れを伴わなければ心配はいりません。
ただし、音と同時に強い痛みや引っかかり感がある場合は軟骨の損傷や、半月板(大腿骨と脛骨の間にある軟骨組織)のトラブルの可能性もあるので、念のため整形外科での確認をおすすめします。

膝関節の痛みには様々な原因があります。膝関節自体のトラブルもありますが膝以外が原因で膝の痛みが出現することもあり、整形授受診をおすすめします。
代表的な膝関節の疾患とは
膝関節には変形性膝関節症、半月板損傷、関節リウマチ、特発性膝骨壊死など多様な疾患があります。
最も患者数が多いのは変形性膝関節症で、国内では自覚症状のある患者だけで約1000万人、潜在的患者を含めると約3000万人に上ると推定されています。
変形性膝関節症の末期には骨同士がぶつかり強い痛みや変形を生じ、歩行困難や生活の質の大幅な低下を招くため、早期からの治療と予防が重要です。
膝関節の病気の種類
膝関節に起きる病気には、どのようなものがありますか?
代表的なものとして、以下の疾患が挙げられます。
1.変形性膝関節症
膝の軟骨がすり減ることで骨同士がぶつかり合い、炎症や変形を起こす病気。女性に多くみられ、男女比は1:4と言われている。原因は関節軟骨の老化によることが多く、肥満や遺伝子なども関与している。
また、靱帯や半月板損傷などの外傷、骨折、化膿性関節炎などの感染の後遺症として発症する場合もある。
初期では立ち上がりや歩き始めた時に膝の痛みを感じる、階段を上り下りするときに膝が痛む、正座をしたり深くしゃがみ込んだりすることができない、といった症状が見られる。
進行すると安静にしていても痛い、膝に水がたまる、可動域が制限される、少しずつO脚になるといった症状が見られ、やがて歩行が困難になる。(*1)

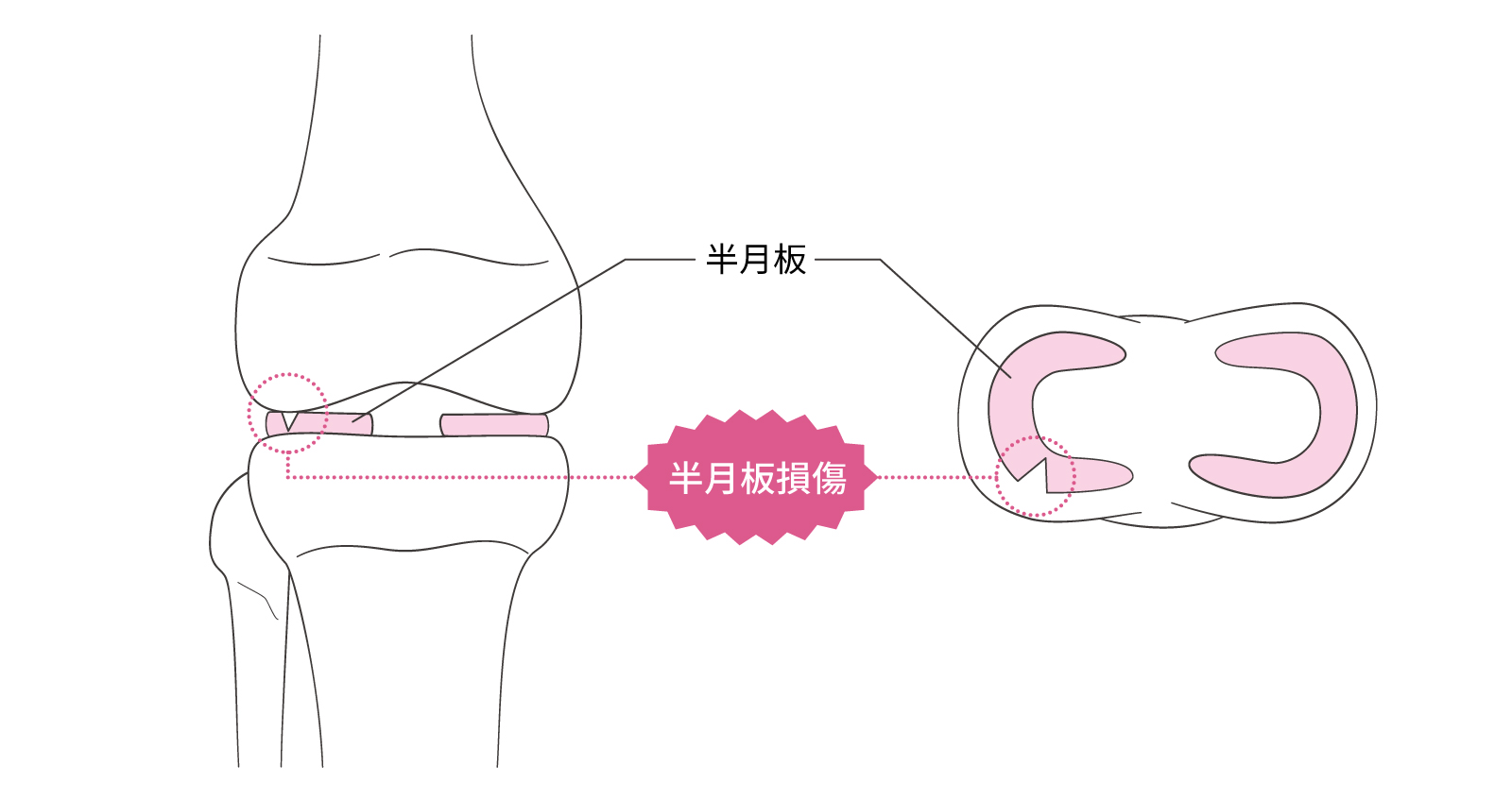
2.半月板損傷
膝関節内にある半月板が裂けたり損傷したりした状態のこと。半月板は衝撃吸収や関節の安定に重要な役割を担っており、それが損傷することで痛み、腫れ、膝の不安定さなどが生じる。原因はスポーツによる外傷、加齢によるダメージが考えられる。
放置すると膝に水がたまったり、ロッキング現象(膝が突然曲がらなくなったり、伸びなくなったりする)、キャッチング(膝を伸ばすときに一瞬引っかかるような違和感がある)などの症状がみられるようになる。
痛みが強く、可動域が狭まって、歩行困難に陥ることもある。また断裂した半月板が膝の軟骨を傷つけることで、変形性膝関節症に至ることもある。

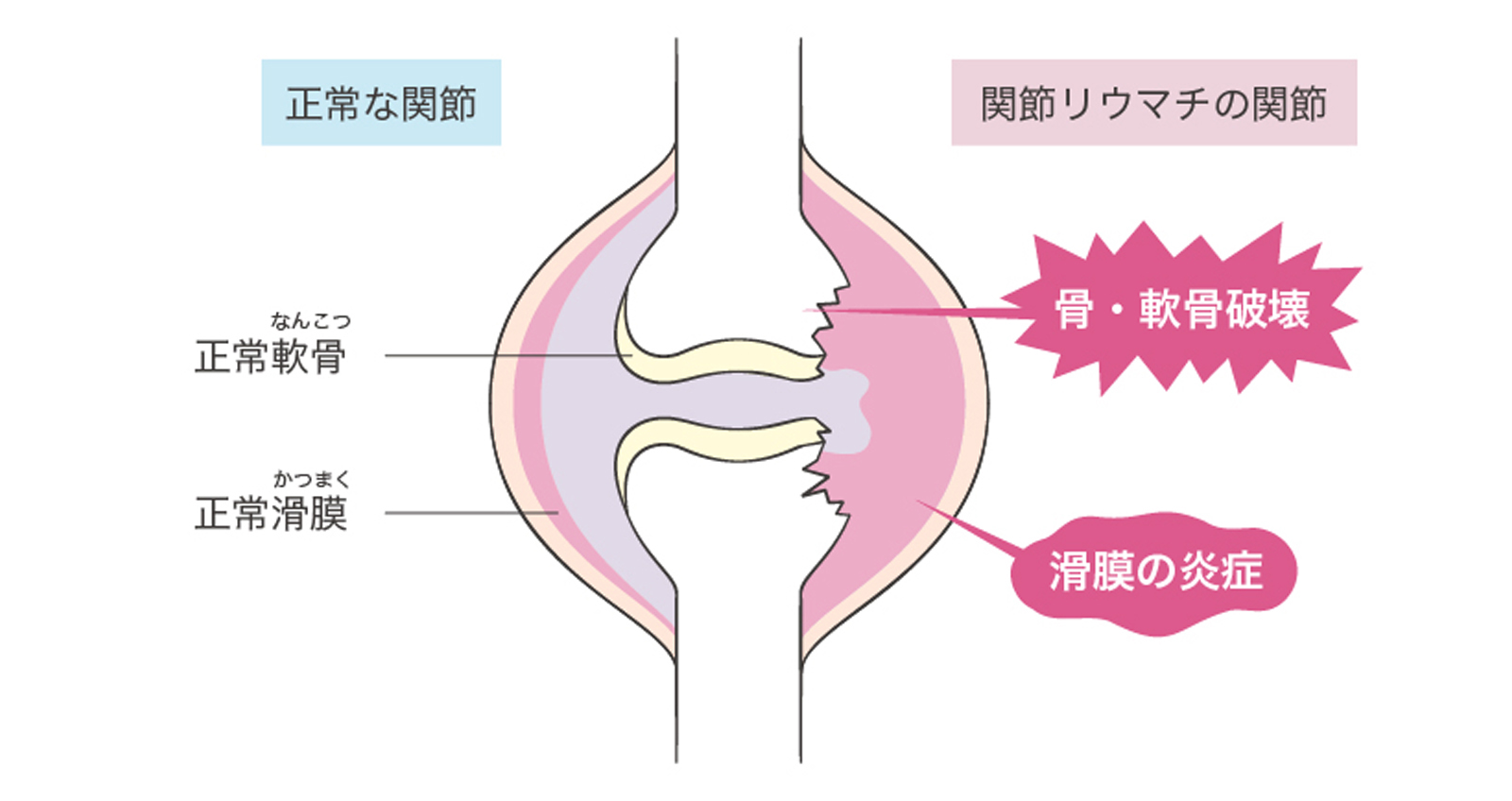
3.関節リウマチ
免疫異常によって関節の滑膜(関節を包む膜)などに炎症が起こり、腫れや痛みなどを引き起こす病気のこと。進行すると関節が破壊され、変形や機能障害を引き起こす。
特に女性に多く見られ、女性の発症率は男性の約3倍と言われている。どの年代でも発症するが、近年では高齢化に伴い、60歳代の発症率が高くなっている。(*2)
手足の指、手首、足首、肩、肘、膝、股関節など全身の関節に症状が出現する。

4.特発性膝骨壊死
大腿骨顆部骨壊死ともいう。大腿骨顆部とは大腿骨の一番下の端であり、膝関節の上の部分。特発性膝骨壊死になると、突然、この部分の骨組織が血流不足になり、壊死する。
壊死だけでは特別な症状は見られないが、骨壊死に陥った部分が潰れることにより、症状が出現する。
代表的な症状には、突然の膝の激痛、夜間痛、安静時痛、膝の腫れなどがあり、次第に歩行が困難になる。
ほとんどが原因不明であり、中高年の女性に多く発症する。(*3)
5.その他の膝関節の病気
膝の前面にある膝蓋骨の軟骨が軟化する膝蓋骨軟化症、膝関節を覆う滑膜が炎症する滑膜炎、尿酸が関節に集まって結晶を形成する痛風などにより、膝痛が起きることもある。
いろいろな疾患があるのですね。この中で特に注意したい疾患はどれですか?
もっとも患者数が多いものは、変形性膝関節症です。
国内の変形性膝関節症の患者数は自覚症状のある患者だけで約1000万人、X線撮影で診断される潜在的な患者を含めれば約3000万人いると推定されています。(*4)
変形性膝関節症はどんな人に多いのですか?
変形性膝関節症は、中高年の女性、肥満の方、膝に負担のかかる生活や仕事をしている人に多いとされています。特に加齢や筋力低下、体重増加が主なリスク因子となります。
変形性膝関節症が末期になると、どうなるのですか?
軟骨がほとんどなくなるため、膝の骨同士が直接ぶつかるようになり、膝関節の変形が目立ちます。
さらに動かなくても痛みを感じるようになり、「手すりを使わないと家の中でも歩けない」「夜も痛くて眠れない」「車椅子を使わないと移動できない」といった症状が見られることもあります。
大きくQOLを下げる原因になるのですね。
末期になると治療も大がかりなものになるため、体への負担も大きくなります。そのため変形性膝関節症かなと思ったら、早めに治療を開始することが大切。
特に男性は50代、女性は40代から発症する人が増え始めるので、その年代になったら膝の違和感などを放置しないようにしましょう。

膝関節の病気を放置すると「寝たきり」の原因になりうるので早くから治療をすることが大切です。
膝の疾患における保存療法
膝の治療はまず薬物やリハビリなどの保存療法から始め、改善が難しい場合に手術が検討されます。
近年はPRP療法や幹細胞治療など再生医療も登場し、軟骨の修復や炎症抑制を目指して選択肢が広がっています。
ただし効果が不十分なときは、やはり手術が必要となります。
膝の治療は保存療法から行う
膝の疾患では、どのような治療が行われるのですか?
まずは保存療法を検討します。保存療法とは外科的な手術を伴わない治療のこと。
薬物療法で痛みをコントロールしたり、運動療法(リハビリ)で運動機能の回復を図ったりします。
必ずしも手術が必要、というわけではないのですね。
はい。膝の治療で手術が必要となるのは、保存的な治療で改善が見込めない場合です。
たとえば変形性膝関節症でいえば、軟骨が大きくすり減り、痛みや変形により日常生活に強い支障が出ているときには手術が検討されます。
また、半月板損傷や靭帯損傷で関節が安定せず、繰り返し腫れや引っかかりが起こる場合にも手術が検討されます。
症状などによって保存療法か、手術かを決めるのですね。
はい、その通りです。近年、膝疾患の治療は従来の薬物療法や手術に加え、再生医療も注目されています。
たとえば自分の血液から取り出した成分を注入するPRP療法や、幹細胞を利用して軟骨の修復を促す治療が行われています。
治療法も進化しているのですね。
これらは軟骨の再生や炎症の抑制を目指し、手術を回避したい患者や早期の変形性膝関節症の方に選択肢を広げています。
研究が進むことで効果の持続性や適応範囲が拡大し、将来的にはより多くの方が恩恵を受けられる治療法になると期待されています。
ただし、保険適用外となります。それでも効果が見込めない場合には手術を検討することになります。

まずは手術しない方法を検討します。現在、様々な治療法の選択肢がありますので、医師と相談しながら治療する事が大切です。
膝の疾患における手術療法
膝疾患の手術には、骨切り術と人工膝関節置換術が代表的です。
骨切り術は骨を切って角度を矯正し、体重のかかる部位を調整する方法。一方、人工膝関節置換術は損傷した関節を人工関節に置き換える手術です。
両者ともメリットとデメリットがあり、適応は個々の症状や生活背景に応じて慎重に検討する必要があります。
膝疾患の手術とは?
膝疾患の手術は、どのようにして行うのですか?
さまざまな術式がありますが、一般的なのは骨切り術と人工膝関節置換術です。
それぞれ、どのような治療法ですか?
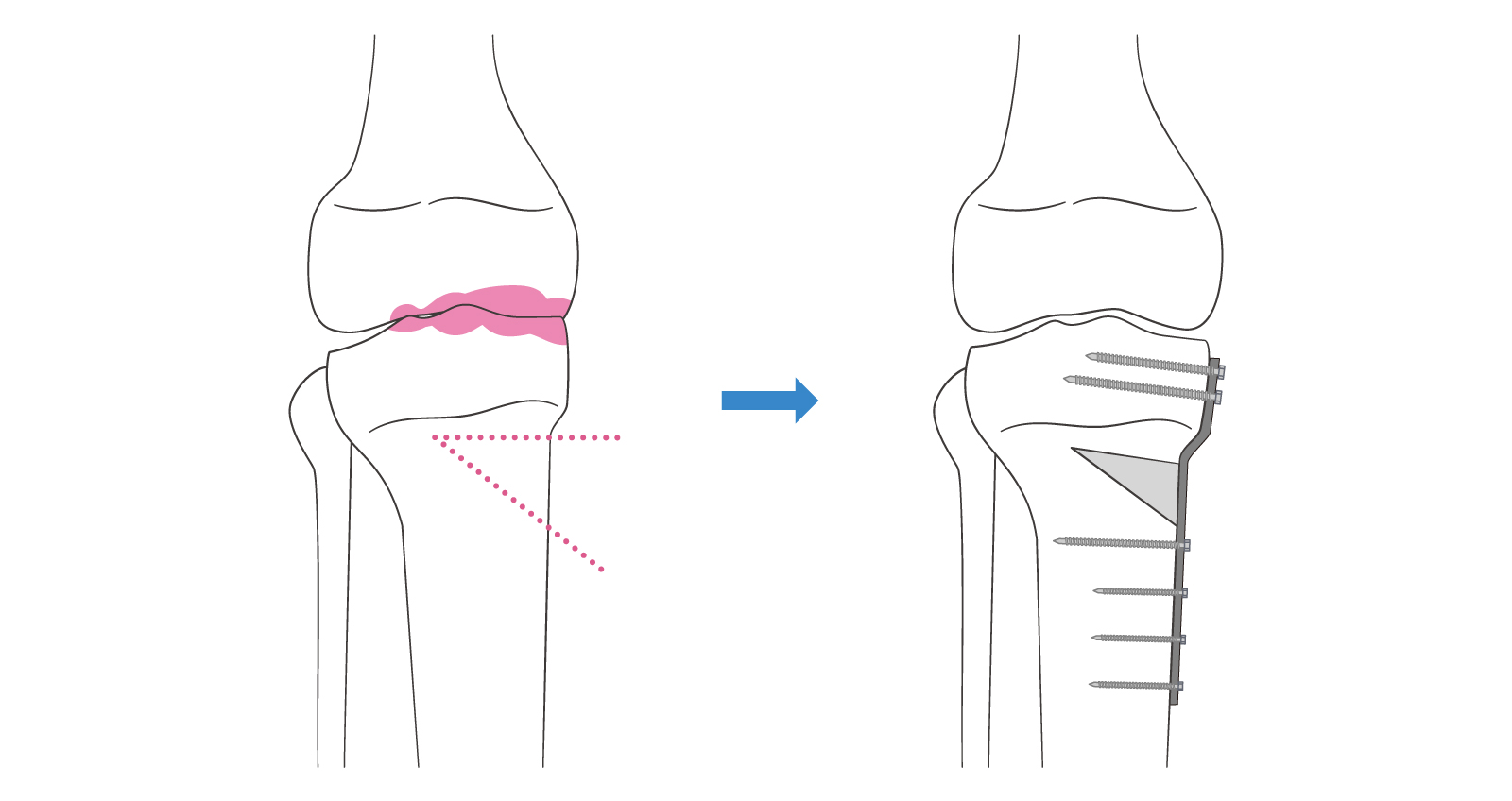
骨切り術とは主に変形性膝関節症に対して行われる手術で、膝の骨の一部を切って角度を変え、体重のかかる場所を調整する方法です。
どのようにして調整するのですか?
膝は通常、内側に体重が集中しやすく、軟骨がすり減ると痛みが出ます。
骨切り術では、脛骨や大腿骨の一部を切り、開いた部分に人工骨を挿入して金属プレートなどで固定し、体重が内側から外側へ均等に分散するように矯正します。

人工膝関節置換術とはどのような手術ですか?
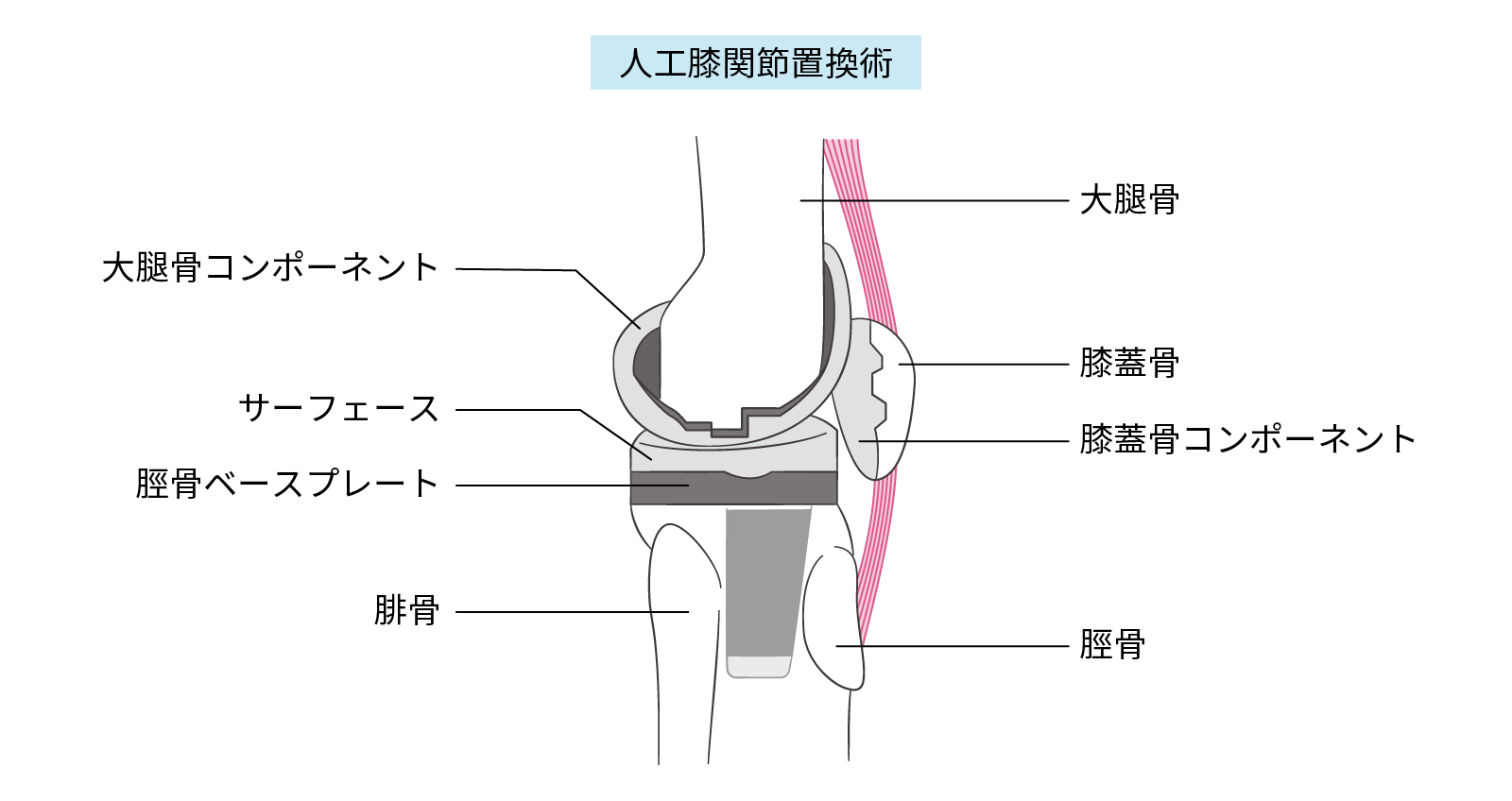
人工膝関節置換術とは損傷した膝関節を取り除き、金属や医療用プラスチックでできた人工の関節に置き換える手術です。
強い痛みや変形で歩行や日常生活に支障がある場合に行われ、症状を大きく改善できます。
関節の損傷が一部であれば部分置換術(単顆置換術)を、すべての膝関節を丸ごと置換する場合には全置換術を行います。

それぞれどのようなメリットがあるのですか?
整理すると次のようになります。
- 骨切り術のメリット
・自分の関節を残せるため、術後も自然に近い動きが保ちやすい。
・人工関節に比べて激しい運動や正座などの動作が可能な場合が多い。
・人工関節置換術を将来行う場合にも選択肢を残せる。 - 人工膝関節置換術のメリット
・すり減った関節を人工関節に置き換えるため、強い痛みや変形を確実に改善できる。
・進行した変形性膝関節症でも効果が期待でき、歩行や日常生活の質を大きく向上できる。
・耐久性が高く、正しいリハビリで長期間の安定が見込める。
それぞれどのような人に適しているのですか?
一般に、骨切り術は比較的若年で活動量の多い方に適しています。一方、人工膝関節置換術は高齢の方や、骨切り術では治療が難しい方に適しています。
特に近年では医療技術が進化したことにより、人工膝関節置換術の精度は格段に進化しています。術後の患者満足度は81%と非常に高く、良好な成績を残していることも報告されています。(*5)
ただし、どちらにもデメリットがあるので、術式を検討する場合にはメリットとデメリットの両方を考慮することが大切です。
どのようなデメリットがあるのですか?
骨切り術のデメリットは、骨を切って矯正するため回復に時間がかかり、数か月のリハビリが必要になる点です。また、痛みの改善効果が限定的な場合があり、いずれ人工関節置換術が必要になることもあります。
一方、人工膝関節置換術のデメリットは、正座や深く膝を曲げる動作など、一部の動きが制限されるという点です。
さらに、人工関節が破損したりゆるんだりした場合には再手術を行わなければならないこともあります。そのほか骨折や感染症などのリスクもあります。
費用はどれくらいかかるのですか?
人工膝関節置換術の費用は、手術や入院を含めて約200万円程度かかりますが、健康保険が適用されるため、自己負担は3割で60~70万円ほど、1割負担なら20万円前後になります。
さらに高額療養費制度を利用すれば、実際の自己負担は平均で10万円前後に抑えられるケースが大半です。詳しくは医療機関で確認してください。

患者さんの年齢、骨の状態、社会的背景も含めて、最適な方法を医師と相談しながら決定をすることが大切です。
「膝にやさしい生活」とは
膝を守るには、まず体重管理が重要です。有酸素運動や大腿四頭筋の強化は膝の安定に役立ちますが、階段昇降や深いしゃがみ込みなどは負担が大きいため注意が必要です。
痛みがあるときは安静にするなどして炎症を抑え、改善後にストレッチや筋トレを少しずつ行いましょう。長引く場合は整形外科を受診してください。
膝を守るために重要なこと
膝の痛みが出ないようにするには、日常生活でどういうことに気をつけたら良いでしょうか?
まずは、体重管理に気をつけましょう。膝には体重の約3〜7倍の負荷がかかるとされ、肥満は最大のリスク因子です。
体重を適正に保つことで膝の負担を大幅に軽減できます。
研究により、体重減少は変形性膝関節症の症状改善と進行抑制に有効であることも確認されています。(*6)
そのほか、どのようなことに気をつけたら良いでしょうか?
膝を守るには、ウォーキングや水中運動など、膝にやさしい有酸素運動が有効です。特に、太腿の筋肉(大腿四頭筋)を鍛えると、膝関節の安定につながります。

人工膝関節手術後の運動について
膝に負担をかけないようにするために、避けた方が良い動作や運動はありますか?
階段の昇降や深くしゃがみ込む動作は膝に負担をかけるので、できるだけ避けた方が良いでしょう。また重いものを持ち上げる動作も膝に負担をかけます。
特に、膝を伸ばしたまま前屈みになると膝に大きな負荷がかかります。
できるだけ重い荷物を持ち上げる動作は避け、どうしても必要なときには必ず腰を落としてから持ち上げるようにしましょう。
膝が痛いときはどうしたら良いのでしょうか?
膝が痛いときは、まず無理に動かさず安静にし、必要に応じて冷却して炎症を和らげましょう。腫れが強い場合は包帯やサポーターで軽く圧迫すると安心です。
痛みが落ち着いたら、膝に負担の少ないストレッチや太腿周囲の筋力トレーニングを少しずつ取り入れることが大切です。
痛みが長引く場合や歩行に支障があるときは、整形外科を早めに受診してください。
(*6) Arthritis Rheum. 2004 May;50(5):1501-10.

膝疾患のケアでは適正体重を維持することが大切です。
また運動は自己流ではなく、正しい方法で継続することが重要です。
まとめ
膝関節は体の大きな蝶番関節で、体重を支えながら歩行や階段の動作を可能にします。しかし加齢などが原因となって軟骨がすり減ると痛みや変形が生じ、変形性膝関節症などの疾患につながります。
そのほか、膝に痛みをもたらす疾患には半月板損傷や関節リウマチ、特発性膝骨壊死などがあります。
膝の疾患の治療は保存療法が基本ですが、改善しない場合は骨切り術や人工膝関節置換術が検討されます。
日常生活では体重管理や太腿の筋力強化、膝にやさしい運動が重要です。
痛みがある時は安静・冷却・圧迫を行い、長引く場合は整形外科の受診をおすすめします。
振り返りのポイント
- 膝関節とは蝶番関節。主に曲げる、伸ばすといった動作が中心
- 膝痛の主な原因は、加齢などに伴う軟骨のすり減り
- 主な膝の疾患は変形性膝関節症、半月板損傷など
- 治療は保存療法が基本、手術は重症例に対して検討する
- 手術には骨切り術と人工膝関節置換術がある。症状、年齢、活動性などを考慮して選択
- 体重管理と筋力強化が膝疾患を予防する鍵






