
聞き手 千葉 節子さん
千葉県柏市在住の68歳専業主婦。夫と暮らし、近くには子や孫もいて交流が盛ん。趣味はフラダンスや水泳で、仲間と楽しむことが生きがい。健康に気を配る一方で、ここ数年は股関節の痛みに悩まされ、手術を検討している。
(※本稿に登場する千葉節子さんは架空の人物です)
股関節とは
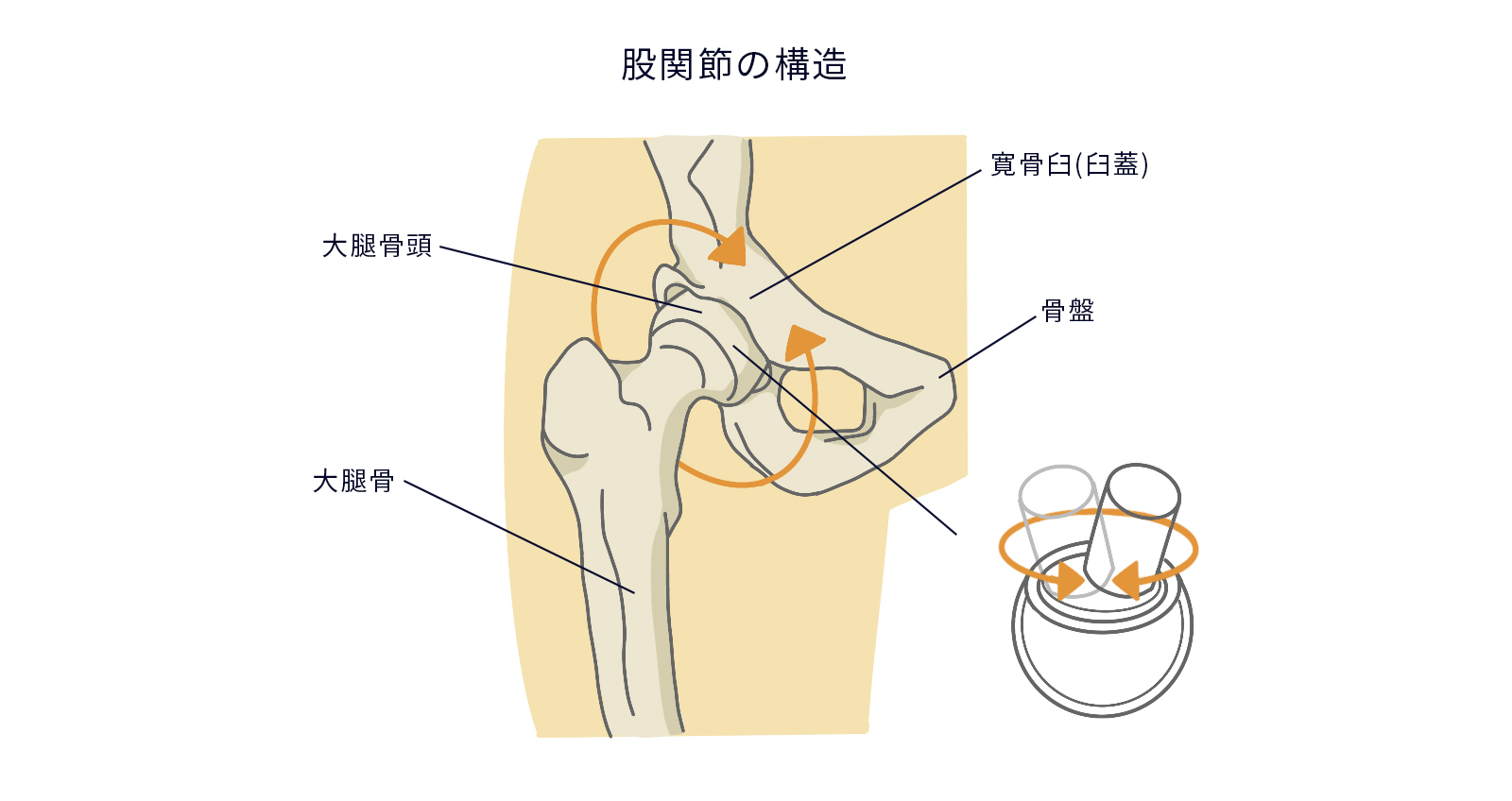
股関節は、大腿骨(だいたいこつ)の先端と骨盤のくぼみがボールとソケットのように組み合わさった関節で、前後、左右、回転など幅広い動きを可能にしています。
関節軟骨が骨同士の衝撃を吸収し、関節液が摩擦を減らすことでスムーズな動きを実現。
体重を支える、歩いたり屈んだりなどの動作を助ける、歩行や運動時の衝撃を和らげるなど、非常に重要な役割を担っています。
股関節はどんな関節なのか
「股関節」という名称は知っていても、一体どこにあるどんな関節なのかよくわからないのですが……。
股関節は体の中で最も大きな関節のひとつで、太腿の骨(大腿骨)の先端部分と、骨盤のくぼみ(寛骨臼 かんこつきゅう)が、ボールとソケットのようにかみ合う構造になっています。
くぼみのなかをボールが自由に動くことができるので前後、左右、回転など幅広い動きが可能なのです。こうした関節を球関節(きゅうかんせつ)と呼びます。

なぜ、股関節はスムーズに動くのですか?
大腿骨の先端である大腿骨頭や臼蓋(きゅうがい)の表面が関節軟骨に覆われているからです。関節軟骨はクッションのような役割を果たしており、骨同士がぶつかり合う衝撃を吸収しています。
また関節全体は「関節包(かんせつほう)」という袋状の組織に包まれており、その中の「関節液」が潤滑油の役割を果たし、摩擦を減らしています。
股関節はどんな役割を担っているのですか?
大きく分けて、以下の役割を果たしています。
- 体重を支える
- 歩く、走る、屈むなどさまざまな動作を可能にする
- 歩行中や走行中の衝撃を吸収する (*1)
(*1)一般社団法人 日本股関節学会

骨盤と大腿骨をつなぐ、体の中で最も大きな関節で体重を支える大切な役割を担っています。
股関節が病気になると日常生活に支障を来す様々な問題が出現します。
股関節の違和感、痛みがある方は以下の初診予約ボタンからお気軽にご相談ください。
股関節が痛む主な要因
股関節の痛みは、軟骨のすり減りや筋肉・靭帯への負担、炎症性疾患、外傷などさまざまな要因で起こります。
腰や骨盤の状態も影響するため、痛みの原因を総合的に評価し、適切な治療や生活改善を行うことが重要です。
股関節の痛みについて
股関節に痛みがある人も多いと思います。なぜですか?
多くは関節軟骨のすり減りや炎症、筋肉・靭帯の負担が原因です。
股関節は毎日の生活動作に欠かせないため、異常があると歩行や日常生活に大きな影響を与えます。
痛みが続く場合は早めに受診することが大切です。
「軟骨のすり減り」とはどういうことですか?
太腿の骨の先端(大腿骨頭)と骨盤のくぼみ(寛骨臼)の表面を覆っている関節軟骨が徐々に薄くなったり、なくなってしまったりする状態を意味します。
関節軟骨は骨同士がぶつかる際の衝撃を吸収し、関節液とともに滑らかな動きを助けていますが、年齢が上がるにつれて、少しずつすり減ってきます。
加えて、軟骨には血管がほとんどなく、一度傷むと再生が難しいのです。
軟骨がすり減ると、どうなるのですか?
加齢や体重増加、過度の負担などで軟骨が減ると骨同士が直接こすれ、痛みや炎症、関節の変形につながることがあります。
「筋肉や靭帯の負担も痛みの原因になる」とはどういうことですか?
股関節の痛みは、周囲の筋肉や靭帯に負担がかかることでも起こります。
股関節は体の深い位置にあり、立つ、歩くといった動作を支えるために多くの筋肉や靭帯が働いています。
これらに過度な負担が続くと、筋肉の緊張や炎症、靭帯の損傷などが起きやすくなるのです。
どんな行動や姿勢が原因となり、筋肉や靭帯に負担がかかることが多いのですか?
たとえば長時間の立ち仕事やスポーツ、姿勢のクセなどで特定の筋肉に負荷が集中すると、股関節の動きがスムーズでなくなり、痛みや違和感の原因となります。
そのほか、股関節が痛む原因にはどのようなものがありますか?
たとえば、関節リウマチのように、炎症性の疾患で股関節が痛むこともあります。
あるいは、生まれつきの股関節の異常や骨盤のゆがみなどが原因となることもあります。
そのほか、転倒、事故などによる外傷、運動不足による筋力が原因になることもあります。
股関節の痛みを引き起こす原因にはさまざまなものがあるのですね。
気をつけなければいけないのは、「股関節痛の原因は股関節ではなく、腰に見つかる可能性もある」ということです。

それはどういうことですか?
股関節と腰は、骨盤を介して密接につながっており、互いに影響し合う関係にあります。
そのため、腰椎や骨盤のゆがみ、腰の神経の圧迫などが起きると、股関節に痛みが出ることもあるのです。
逆に、股関節に異常があると歩き方や姿勢が崩れ、腰に負担がかかり痛みを引き起こすことも少なくありません。
股関節が痛いからといって、原因が股関節にあるとは限らないのですね。
そうです。そのため「股関節が痛い=股関節の病気」とは限らず、腰や骨盤の状態も同時に確認することが大切です。
両者を切り離さず総合的に診ることが、正しい原因の特定と適切な治療につながります。

股関節自体に問題がない場合もありますので整形外科医の診断を受けることをおすすめします。
主な股関節の疾患
股関節の疾患は変形性股関節症をはじめ、大腿骨頭壊死症や臼蓋形成不全症、関節リウマチなど多岐にわたり、複数が同時に進行することもあります。
早期発見・早期治療のため、違和感や痛みを感じたら専門医の診察を受けることが大切です。
変形性股関節症の原因について
股関節に見られる疾患にはどのようなものがありますか?
代表的な疾患として、以下のものが挙げられます。代表的な疾患として、以下のものが挙げられます。
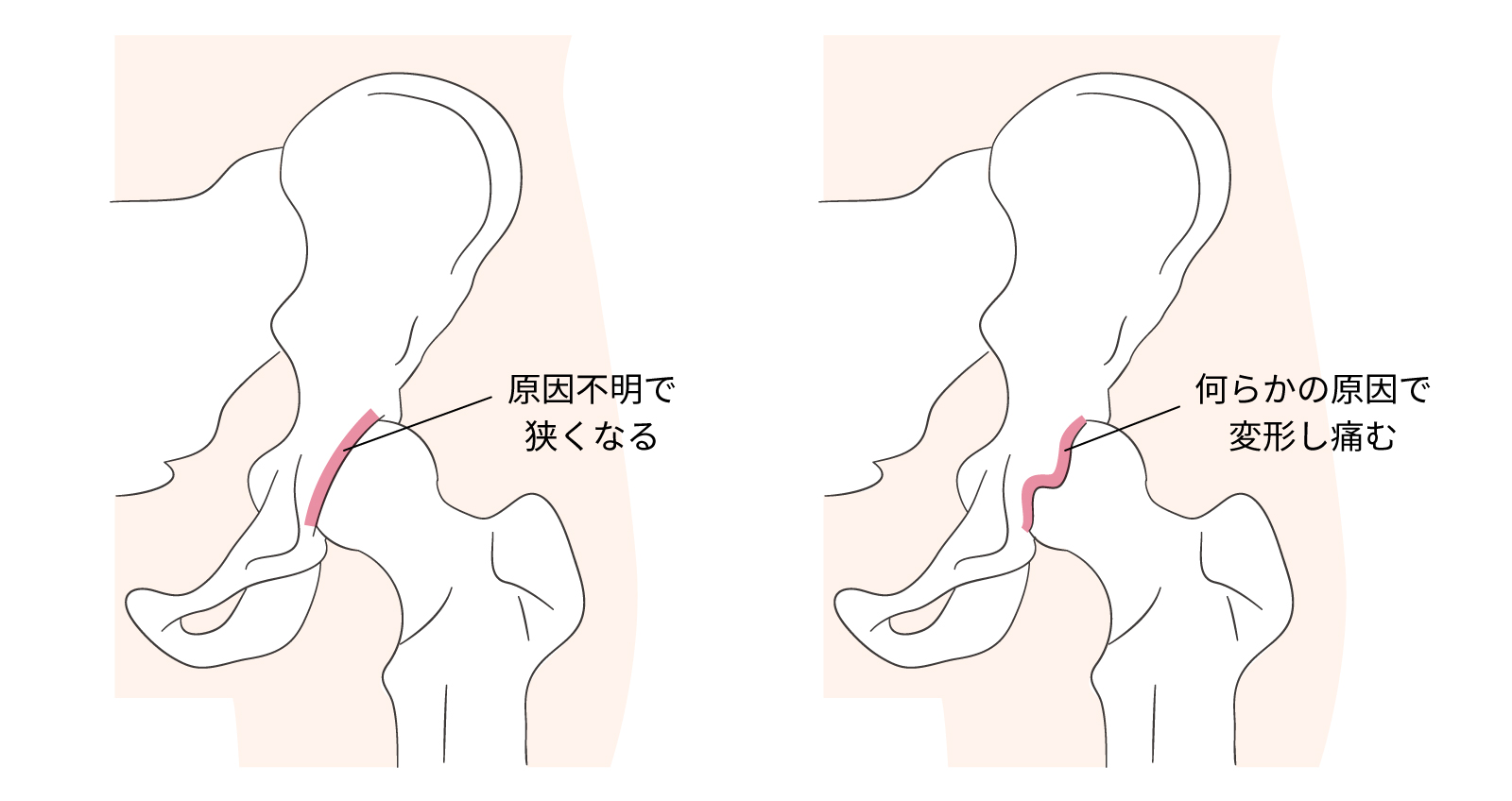
1.変形性股関節症
関節の軟骨がすり減ったことにより起こる、さまざまな症状のことをいう。
主な症状は股関節の痛みと股関節機能の障害。進行すると歩行に障害が出たり、安静にしていても痛みが続いたりするほか、股関節の可動域が制限され、足の爪切りがやりにくくなる、靴下が履きにくくなる、和式トイレ使用や正座が困難になる、といった症状が見られる。
また、股関節の変形が進むと両膝に負荷がかかってO脚傾向になることがあり、見た目にも影響する。(*2)

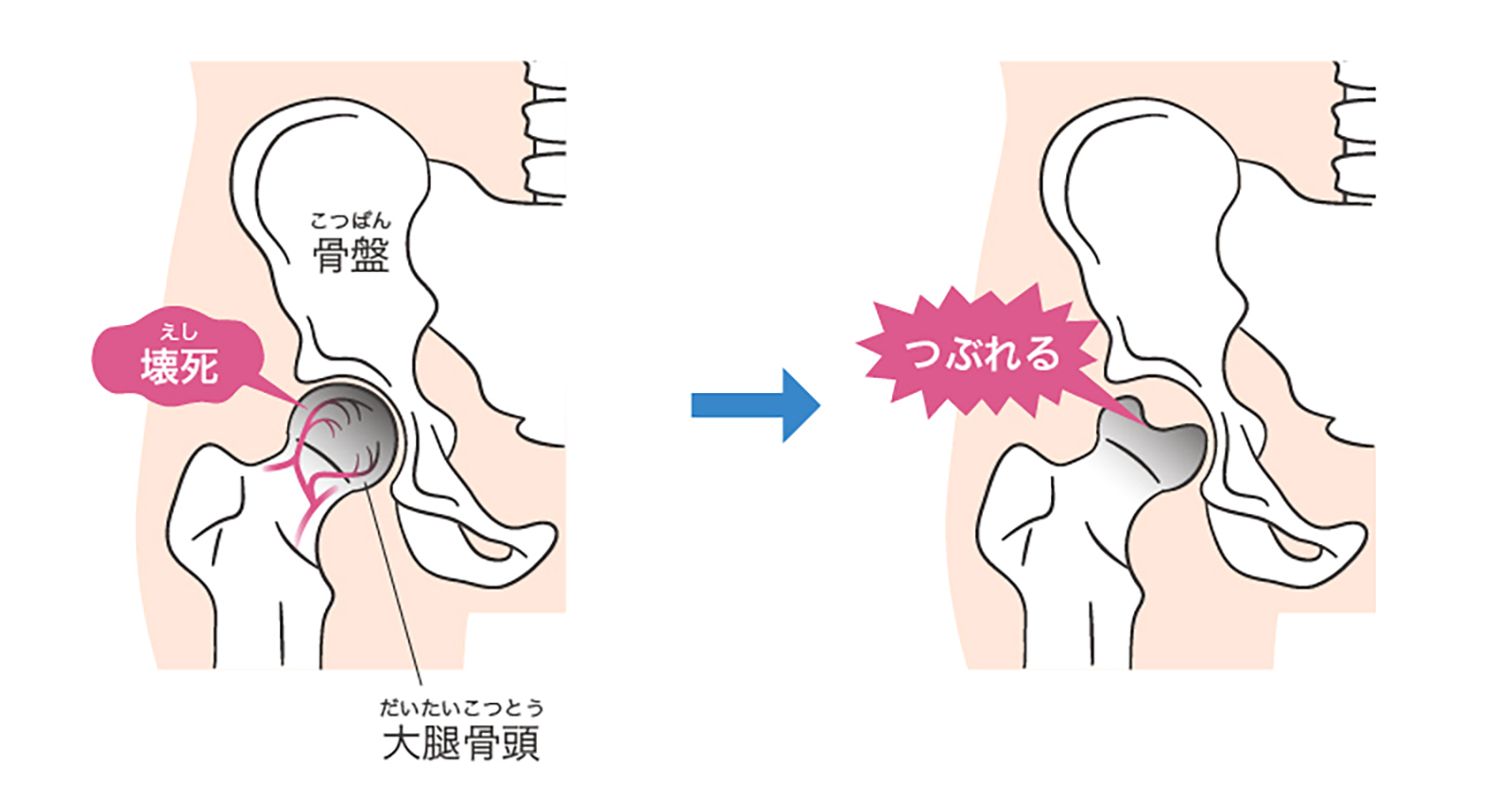
2.特発性大腿骨頭壊死症(とくはつせいだいたいこつとうえししょう)
明らかな原因がないにも関わらず、大腿骨頭への血流が途絶えて壊死(細胞が死んでしまうこと)に陥る疾患。
日本では、年間約3000名が新たに発症しており、通院治療を受けている人は2万人以上と推定される。
骨が壊死した時点では自覚症状はほとんどないが、壊死した大腿骨頭が次第に潰れてくると、股関節の痛み、股関節可動域制限、歩行障害が起きる。(*3)

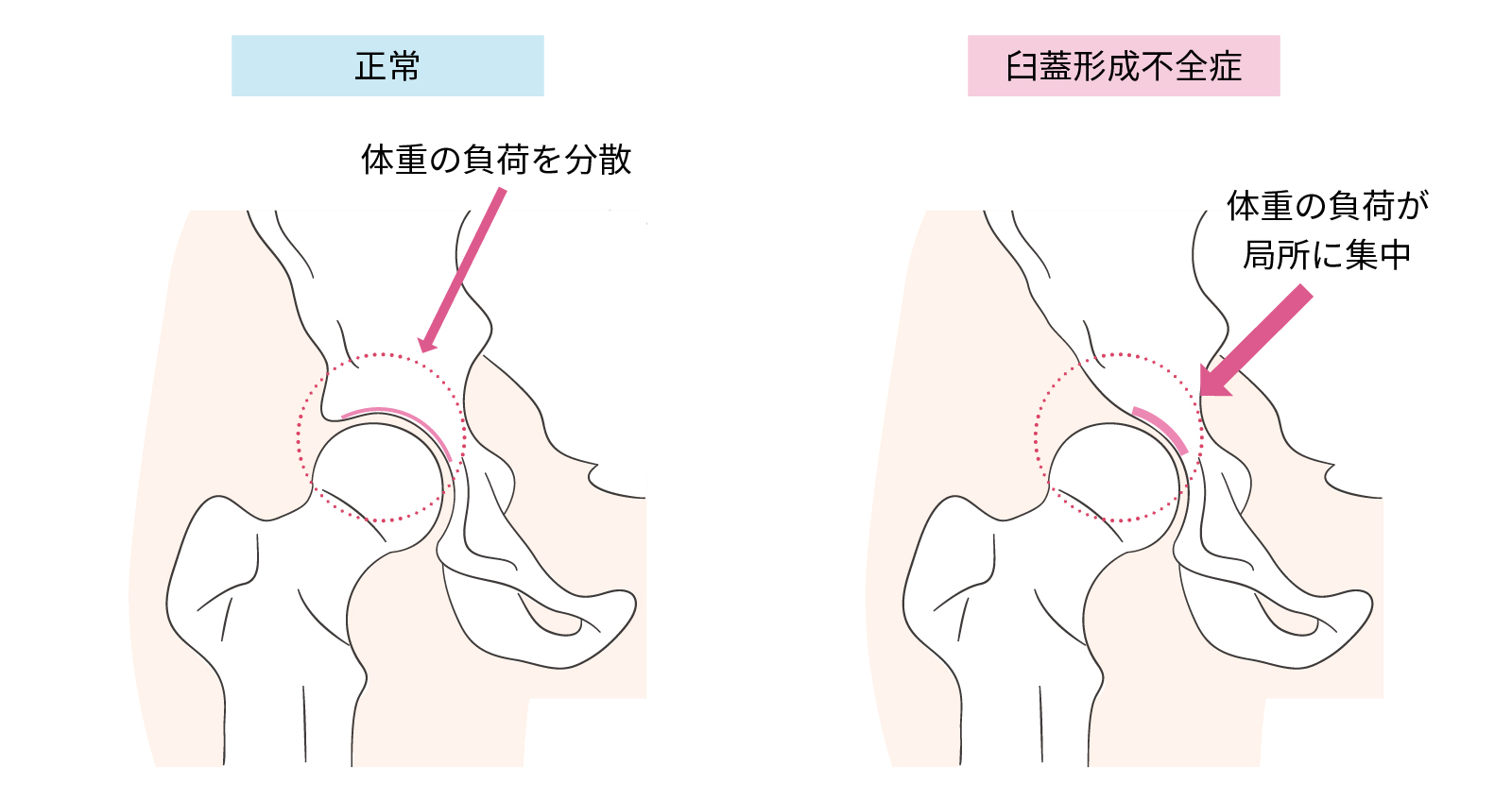
3.臼蓋形成不全症(きゅうがいけいせいふぜんしょう)
骨盤の臼蓋(=寛骨臼)が発育不全で大腿骨頭を十分に覆えない状態のこと。
臼蓋の一部に大きな圧がかかるため、軟骨のすり減りが激しく、変形性股関節症へ移行するリスクも高い。
臼蓋形成不全症は特に日本人に多く、近年日本人を対象に行われた研究によると、男性で8.6%、女性で14.5%に臼蓋形成不全症が認められた。(*4)

4.関節リウマチ
免疫の異常によって関節の内部にある滑膜という組織に炎症が起こり、腫れや痛みを起こす病気。
進行すると関節の破壊、変形を引き起こし、機能障害に至る。関節症状に加えて貧血や微熱、全身倦怠感などの全身症状を合併することもある。股関節のほか、手指、肘、膝などの関節でも起こる。(*5)
5.大腿骨頚部骨折
大腿骨頚部とは大腿骨頭のすぐ下の、細くなった部分のこと。その部分が骨折した状態を大腿骨頚部骨折という。
主に骨粗鬆症などにより、骨が脆くなることが原因となって発症し、高齢の女性に多い。
激しい股関節痛、歩行困難などの症状が見られ、寝たきりや認知症に進むリスクも高い。(*6)
6.股関節唇損傷(こかんせつしんそんしょう)
股関節に付着している「関節唇(かんせつしん)」という組織が損傷することで起こる疾患。
関節唇は股関節を安定させたり、荷重を分散させたりする役割を担っており、これが傷むことで関節が不安定になり、変形性股関節症へ進行するリスクが高くなる。
股関節痛、可動域制限などの症状が見られる。
これらの疾患のなかでもっとも患者数が多いものはなんですか?
変形性股関節症です。現在日本では500万人が罹患しているとされています。そのうち80%が臼蓋形成不全症を原因として変形性股関節症を発症していると言われています。そのほか、大腿骨頭壊死症から変形性股関節症に至ることもあります。
さらに、これらの疾患が複合的に影響しあうことで、ますます股関節の健康が損なわれるリスクが高まります。微細な損傷や負担の蓄積が症状の進行を早める場合もあり、患者ごとに発症の背景はさまざまです。(*7)(*8)
複数の要因が重なって股関節の疾患を招くことも多いのですね。
はい。股関節に関連する疾患は多岐にわたり、それぞれが単独で現れるだけでなく、しばしば複数の病態が同時に進行し、症状を複雑にすることがあります。
なぜなら各疾患には日常生活の動作や加齢、遺伝的要素、外傷、自己免疫疾患などさまざまな要因が関与しているから。
そのため早期発見・早期治療が重要であり、違和感や痛みが生じた場合は放置せず、専門医の診察を受けることが大切です。
(*2)公益社団法人 日本整形外科学会 整形外科シリーズ10 変形性股関節症
(*3)公益財団法人 日本股関節研究振興財団
(*4) Scientific Reports 12, Article number: 12686 (2022)
(*5)公益財団法人 日本リウマチ財団
(*6)一般社団法人 日本整形外傷学会
(*7)JA愛知厚生連
(*8)公益財団法人 日本股関節研究振興財団

初期の段階で診断できれば、適切な治療をすることで進行をおくらせることが可能です。
早めに整形外科を受診することをおすすめします。
変形性股関節症は加齢、体重増加などにより軟骨のすり減りが激しくなることで進行します。
ご自身の状態を把握し、早めに治療を始めることで進行を抑えることができますので、まずは検査から始めてみましょう。
股関節の疾患の治療法
股関節疾患では、まず保存療法で痛みや動きの制限を改善することが基本です。
症状が改善せず、生活に支障がある場合や関節変形が進行している場合に手術を検討。
人工股関節置換術や骨切り術など、年齢や状態に応じた最適な治療法を医師と相談することが重要です。
股関節疾患の治療法について
股関節に問題があるとき、必ず手術が必要なのでしょうか?
いいえ。多くの場合、まずは保存療法が優先されます。
保存療法とは外科的な手術を伴わない治療法のこと。
具体的には、体重コントロールなどをはじめとする生活習慣の改善や運動療法、ヒアルロン酸注射や投薬による痛みのコントロールなどで症状の軽減を目指します。
いろいろな治療法があるのですね。
最近では最新治療として、再生医療を用いることもあります。
これは、患者自身の幹細胞や成長因子を患部に投与することで組織の修復を促し、症状の軽減を目指す治療法です。
使用する製剤の違いにより、PRP療法やAPS療法などがあります。ただし、保険適用外となります。
どんな場合に手術を検討するのでしょうか?
保存療法で痛みや動きの制限が改善せず、日常生活に支障が出る場合です。
また、関節の変形や軟骨の摩耗が進行している場合も手術が選択されます。
手術にはどのような種類がありますか?
一般的には人工股関節置換術が中心ですが、骨の形を整える骨切り術など、疾患や年齢に応じた手術法があります。
重要なのは、症状や日常生活の困難度に応じて、保存療法と手術の最適なバランスを医師と相談することです。
必ずしも、無理に手術を急ぐことはないのですね。
その通りです。ただし、そのまま放置していると日常生活に大きな支障が生じたり、QOLを大きく低下させる原因になったりする場合には、速やかに手術を検討することも大切。
そのタイミングを見誤らないことが治療成功のカギと言えるでしょう。
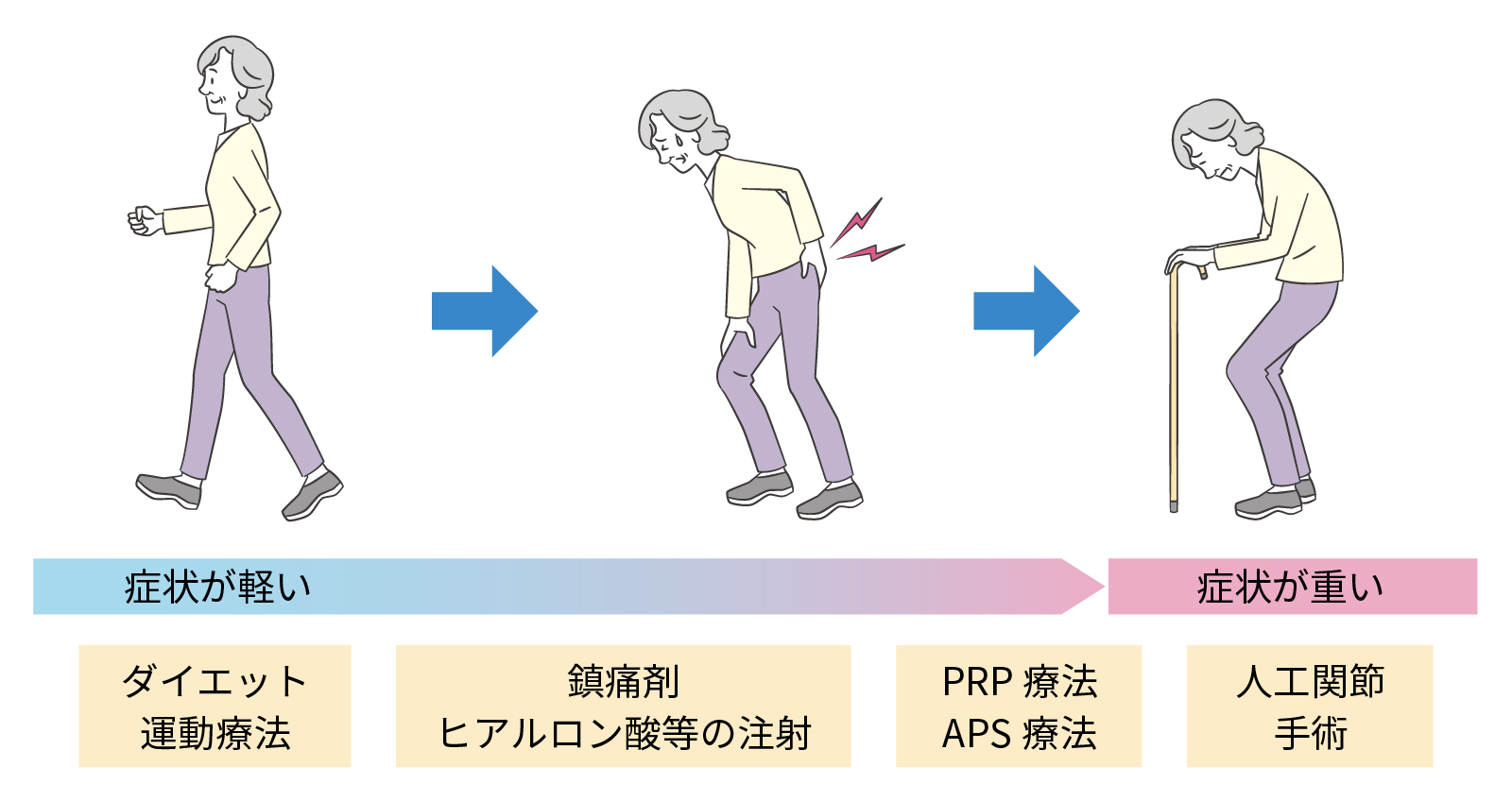

股関節の疾患の手術
股関節の手術には、関節温存を目的とする「骨切り術」と、痛み改善・歩行改善を目的とする「人工股関節置換術」があります。
骨切り術は若年・軽度変形向きで入院は約2か月、人工股関節置換術は変形が強い場合に行われ、入院は1週間〜10日程度。いずれも健康保険が適用になります。
股関節疾患の手術方法について
手術にはどんな方法がありますか?
代表的なのは「骨切り術」と「人工股関節置換術」です。
それぞれどんな手術ですか?
骨切り術とは文字通り、自分の骨を切って形を整え、関節の負担を減らす手術です。
一般的にまだ患者の年齢が若く、関節の変形が軽度の場合に選ばれることが多く、術後は自身の関節を温存することができます。
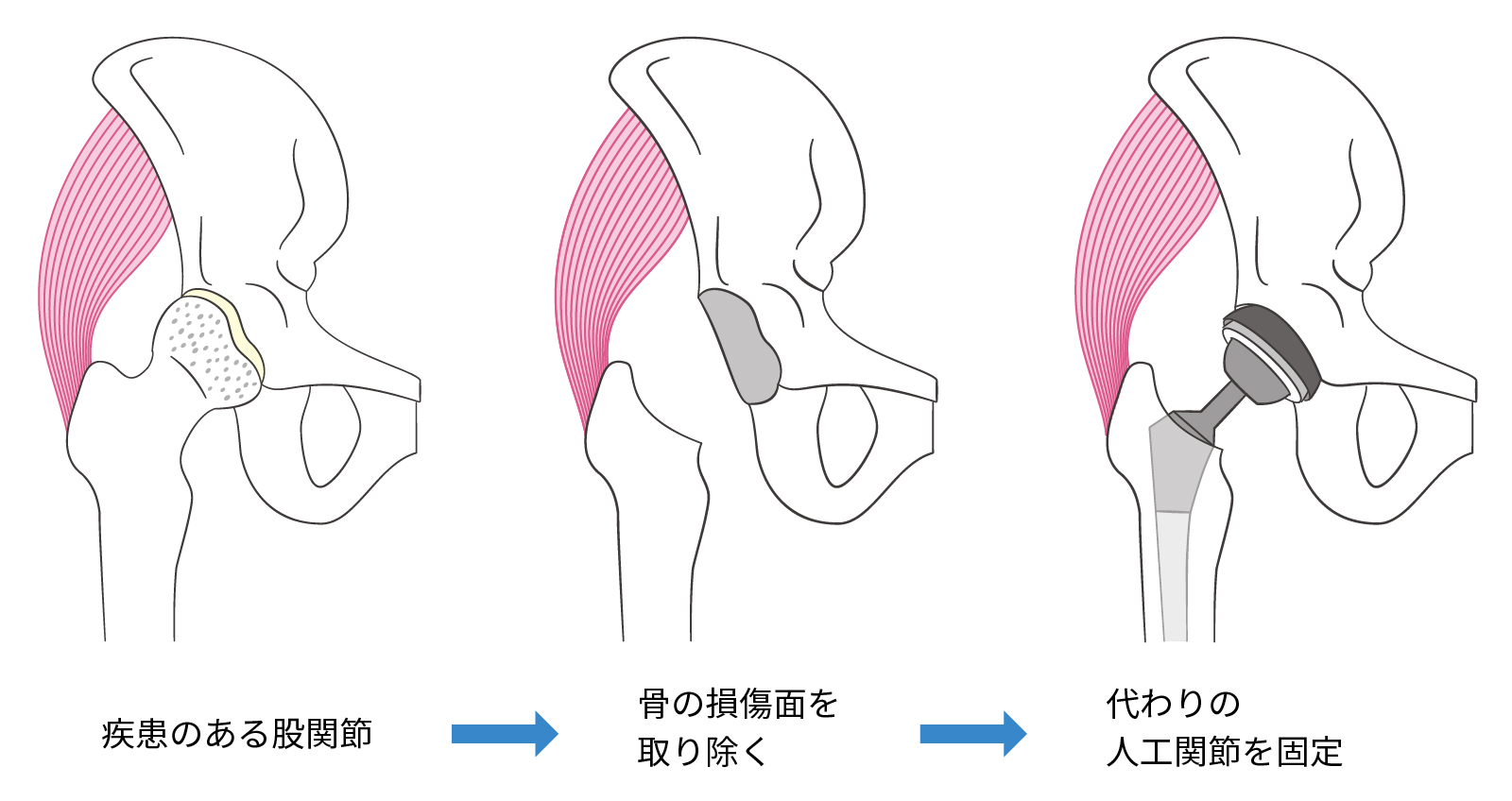
人工股関節置換術とは?
人工股関節置換術は、変形や痛みが強い場合に行われることが多い手術です。
股関節そのものを人工関節に置き換える手術で、痛みの軽減と歩行能力の改善が期待できます。

「人工の関節に置き換える」ってちょっと不安がありますが……。
不安に思う方が多いのももっともですが、近年では医療技術の進化により、手術で使用される人工関節は耐久性が高く、素材も安全です。
術後は痛みが大幅に軽減され、歩行や日常生活の動作も安定するので、患者の満足度が高い治療として知られています。
それぞれの手術の入院期間はどれくらいですか?
術前の状態や回復の進み具合にもよりますが、人工股関節置換術の場合には術後2週間程度入院が必要になります。
一方、骨切り術の場合には骨がくっつくまで時間がかかるので術後2か月くらい入院が必要なこともあります。

当院では、手術後の入院期間は、患者さんの希望や年齢に応じて調整しています。
・50代前後で早期退院を希望される方はなら10日前後で退院可能。
・高齢者の方は希望に応じて1か月前後の入院で、十分なリハビリを行えます。(1か月~2か月入院される高齢者の方もいます。)
手術翌日からリハビリを開始し、退院時には歩行が可能な状態を目指します。
手術には保険が使えるのですか?
はい、費用は健康保険が適用されます。さらに高額療養費制度を使うこともできるので、実質的な負担は軽減されます。
人工股関節置換術の場合の最終的な自己負担は、多くの場合、10万円前後が目安です。

年齢や骨の状態によって治療法に幅があります。医師と相談の上決定します。
股関節が痛いときのセルフケア
股関節痛は無理な動作を避け、温熱療法や軽い運動でセルフケアすることができます。
体重管理や歩行補助も有効です。ただし、安静時痛や動きの制限、生活への支障がある場合は整形外科で検査を受け、適切な治療方針を確認しましょう。
股関節痛のセルフケアと注意点について
股関節が痛いとき、自分でできる対処法はありますか?
はい、日常でできるセルフケアはいくつかあります。まず、無理な動作や長時間の立ち仕事は避け、痛みのある関節を休ませることが大切です。
それから、温めることで血流を促し筋肉の緊張を和らげる温熱療法も有効です。
そのほか、日常で気をつけるべきことを教えてください。
軽いストレッチや股関節周りの筋肉を鍛える運動で、関節の安定性を高めることも可能です。
ぜひ、正しいストレッチ方法を医師や理学療法士から学んでください。
体を動かすことが大事なのですね。
それから体重管理も重要で、体重が増えると関節への負担が大きくなります。
そのほか歩行時に杖やサポーターを使うことで負担を減らす方法もあります。
ただし、痛みが続く場合や悪化する場合は、自己判断せず整形外科での診察を受けることが必要です。

股関節に負荷となるような、してはいけない運動はありますか?
変形性股関節症など、股関節の疾患を指摘されたら急な方向転換やジャンプを伴うスポーツ、長時間のランニング、重量物の持ち上げなどは避けるようにしましょう。
ランニング、ジョギング、サッカー、バスケットボールなどは股関節に負荷をかけやすいスポーツです。そのほか重量挙げなど重いものを持つ動作も避けましょう。
してはいけない姿勢は?
正座やあぐらで座る、足を組むなどは股関節に負担をかけやすいので股関節の疾患がある人は避けましょう。
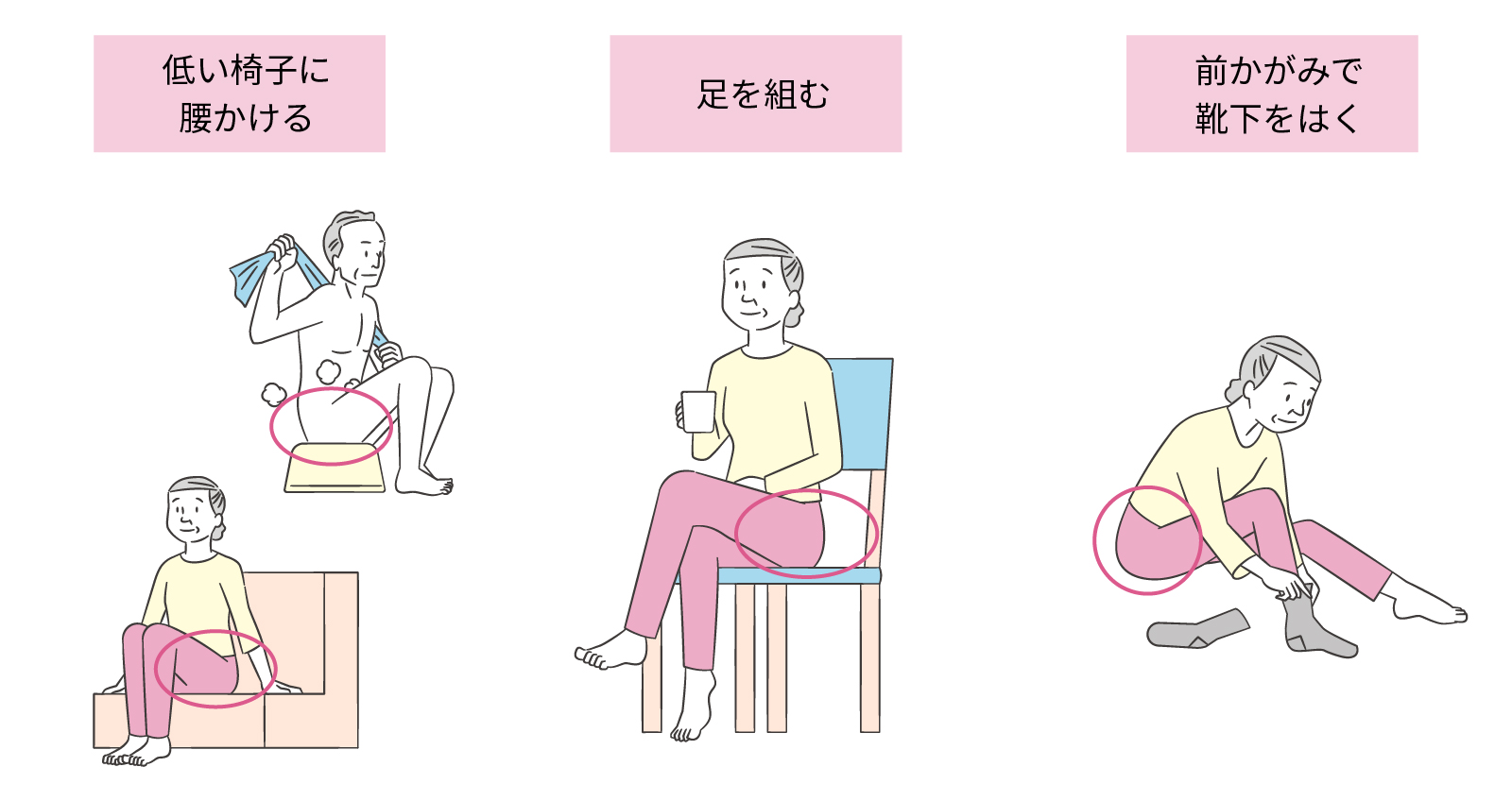

どんな症状が続いたら受診をすれば良いでしょうか?
安静にしていても痛む、股関節の動きが制限される、左右差を感じるといった症状がある場合は注意が必要です。
また、痛みで日常生活に支障が出る、夜間に痛んで眠れない場合も受診の目安です。
受診をするとどのような検査を行いますか?
股関節の受診では、まず医師による問診と触診で痛みの場所や動きの制限を確認します。
その後、レントゲンで関節の変形や隙間の状態を評価し、必要に応じてMRIやCTで軟骨や周囲組織の詳細を調べます。
これらの検査により、変形の程度や炎症の有無を把握し、保存療法や手術の適応を判断します。

運動は水中ウォーキングをおすすめしています。
また、痛みのある股関節と反対の側で杖をつくと負担が減り痛みが軽減します。
痛みが強いときは安静にすることが大切です。
まとめ
股関節は体のなかで最も大きな関節のひとつ。軟骨と関節液によりスムーズに動き、体重を支え歩行や運動時の衝撃を吸収します。
痛みは軟骨のすり減りや筋肉・靭帯の負担、炎症性疾患、外傷などが原因で、代表的な疾患には変形性股関節症や大腿骨頭壊死症、臼蓋形成不全症などがあり、複数の要因が症状となって出現していることも少なくありません。
まずは生活習慣の見直しや薬物療法、運動療法などを行い、改善が難しい場合に骨切り術や人工股関節置換術を検討。悪化させないためには早期受診が重要です。
変形性股関節症のポイント
- 股関節はボールとソケットから成る球関節。自由度の高い動きを実現
- 関節軟骨と関節液で衝撃吸収・摩擦軽減
- 痛みの原因は軟骨・筋肉・靭帯・炎症など多岐に渡る
- 股関節の疾患は変形性股関節症や特発性大腿骨頭壊死症、関節リウマチなど
- 保存療法で改善せず生活に支障がある場合は手術を検討
- セルフケアと早期受診で症状進行を防ぐことが大事

股間は大きな関節であるが故に障害がおきると様々なトラブルが起きます。
早期診察、早期治療開始が大切です。
早めの受診で、将来の関節の健康を守りましょう
股関節症の痛みや違和感がある方は、自己判断せず、まずは正しい診断を受けることが大切です。
初期段階で適切な治療を始めることで、進行を防ぎ、日常生活の質を保つことができます。
当院では、股関節専門の医師が丁寧に診察・ご説明いたします。お気軽にご相談ください。





